L’autore di un recente
studio afferma che per una
comunicazione sufficientemente attenta, dovremmo anche afferrare altri
linguaggi insoliti ma evidenti: (a) il linguaggio del corpo, (b) il modo in cui i pazienti gestiscono il loro ambiente, (c) il linguaggio inconscio, (d) il linguaggio evidenziato in laboratorio e (e ) il modo in cui padroneggiano la tecnologia.
Quindi, ci sono
sei linguaggi che dovrebbero essere intrecciati per capire la vera lingua dei malati.
Comprendere questi linguaggi aiuta gli operatori sanitari a inquadrare l'
umore del paziente, il suo livello di sofferenza o di crescita mentale e a capire ciò che le parole da sole non possono esprimere.
Le parole non possono esprimere completamente
ciò che un paziente sente: per soggezione, timidezza, perché alcuni pazienti sono ancora “non verbal” (bambini o in particolari stati) o perché la comunicazione verbale è solo un modo utile per congelare (freezing) il concetto, ma non ha la stessa fluidità e libertà degli altri linguaggi sopra descritti.
Le
cure palliative soprattutto dovrebbero utilizzare un
approccio “multilingua”, perché la maggior parte dei pazienti non ha la capacità di esprimersi verbalmente o sono così prostrati che la parola è il meno importante dei loro strumenti di comunicazione.
È obbligatorio quindi per i
caregiver chiedersi quante di queste lingue stiano effettivamente decifrando durante un colloquio con il paziente.
D'altra parte, i caregiver comunicano inconsciamente molto attraverso due linguaggi inaspettati: il
linguaggio architettonico e il
linguaggio delle procedure mediche. Il modo in cui accolgono o ostacolano il paziente, le loro esitazioni durante un trattamento o nel mostrare una serena collegialità sono forme di comunicazione sottile.
Uno scenario paradigmatico in cui tutti questi linguaggi dovrebbero essere implementati è il processo del “
consenso informato”, che dovrebbe trasformarsi in un “
percorso terapeutico condiviso”, riassumendo tutte le modalità comunicative illustrate.
I “linguaggi” dei pazienti
L’autore inserisce un’
immagine che delinea i vari modi di espressione dei pazienti a cui fa seguire (non nello stesso ordine) la descrizione di ogni forma di “linguaggio” da considerare.
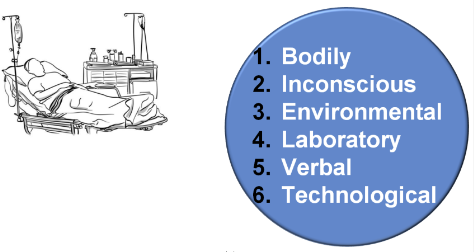
- Linguaggio ambientale. È il modo in cui i pazienti cambiano o ripristinano l'ambiente ospedaliero, i loro confini personali, il modo in cui trattano le loro cose, il loro igiene e abbigliamento. Il disordine personale, la confusione o la necessità di riordinare hanno un significato comunicativo assoluto. Il disordine o l'ordine possono essere considerati metonimie, una figura retorica che, seguendo Lacan, svela i nostri desideri inespressi.
- Linguaggio tecnologico. Il simbolo del mondo di oggi è la tecnologia e i mass media: il modo in cui il paziente interagisce con loro ci dice come il paziente è integrato nel suo mondo. Anche il modo in cui li usano o come vengono loro stessi utilizzati, come li ignorano o diventano loro schiavi, come li cercano o li temono, sono forme di espressione.
- Linguaggio del corpo. I silenzi “parlano”, così come gli atteggiamenti del corpo e del viso: sono una parte cruciale del linguaggio. Per alcune popolazioni, le espressioni mimiche sono parte integrante del loro linguaggio. Tuttavia, anche nelle società industriali, dove la corporeità ha perso valore a causa del progressivo allontanamento reciproco degli individui, il mimetismo rimane molto importante, soprattutto nei casi di angoscia o di scelte difficili. Spesso vediamo pazienti dire una cosa a parole e mostrarne un'altra con i loro atti corporei. Evidenziano anche i concetti con i gesti o li esprimono con urla, arrossamenti, pallore improvviso, con uno sguardo che chiede aiuto, mordendosi le labbra o digrignando le mascelle.
- Linguaggio biologico. Attraverso l'analisi dei movimenti corporei e della produzione ormonale, possiamo valutare il livello di stress dei pazienti così come il loro dolore, depressione, ansia. A tale scopo sono state sviluppate diverse scale, che misurano gli eventi sopra citati mescolando vari parametri vitali, dalla saturazione di ossigeno alla frequenza cardiaca, dalla produzione di cortisolo alla conduttanza elettrica, ad altri componenti. Questo è un modo per dare voce a chi non ha voce. Su queste basi è stato creato il principio del dolore: è un criterio per modulare la terapia intensiva in base al livello di stress oggettivamente rilevato in chi non può esprimersi a parole.
- Linguaggio inconscio. Errori, battute umoristiche, ripetizioni di concetti e dimenticanze sono spesso segni di un'attività inconscia. L'inconscio non è un mostro che ci combatte dall'interno, ma è un modo in cui parla la nostra psiche. Deve venire fuori perché, come diceva Lacan, “parla dove fa male”, cioè la nostra psiche esprime il suo disagio in analogia con la causa che l'ha provocata. A volte questo sarà evidente, come in quei casi di anoressia dovuta al rifiuto della vita. Anche le immagini e i disegni spesso realizzati da pazienti, in particolare bambini, e frettolosamente considerati “ingenuità” possono esprimere più di ciò che esprimono a parole.
- Linguaggio verbale. È il più noto, ma non è né il più diretto né quello che necessariamente esprime onestamente il pensiero del paziente; in ogni caso, non è l'unica lingua a farlo. Il linguaggio verbale è diventato il linguaggio dominante sotto l'influenza della filosofia positivista che voleva vedere che "tutto ciò che è reale è razionale, e tutto ciò che è razionale è reale" (Hegel), o, secondo Ludwig Wittgenstein “di ciò di cui non si può parlare va taciuto”. Ciò ha portato all'identificazione del pensiero con le parole. La conseguenza era che i pensieri delle persone erano considerati limitati alla loro razionalità e al loro linguaggio razionale, ma il linguaggio razionale, come ha rivelato la psicoanalisi, non è necessariamente quello che esprime il desiderio del paziente. Limitare la comunicazione al linguaggio verbale esclude e censura anche ogni possibilità di conversazione e di espressione di chi non parla: neonati, disabili, depressi o autistici, in coma e muti. La lingua parlata è così prominente nell'uso comune anche a causa della pigrizia delle persone: è più facile riconoscere una sola lingua piuttosto che affrontare le difficoltà dell'espressione multilingua. La lingua parlata, tuttavia, sebbene lungi dall'essere uno strumento libero e razionale, ha la sua importante funzione: veicolare un significato immediato che spinge a interpretarla.
I “linguaggi” di chi assiste il paziente
Anche i
caregiver “parlano” in modi inaspettati. Due
linguaggi non verbali (vedi
figura) sono particolarmente degni di attenzione: il linguaggio architettonico e il linguaggio delle cure mediche.
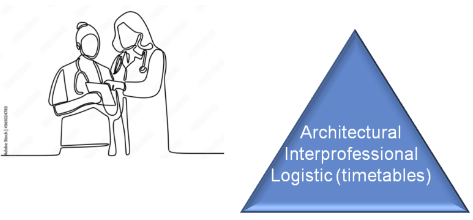
- Linguaggio architettonico. Il modo in cui strutturiamo gli ambienti di lavoro e ospedalieri è un linguaggio e una comunicazione. Ciò riguarda l'architettura, gli spazi, le viste e gli spazi verdi ecologici. Ciò che il paziente vede o non può vedere, gli spazi che ha e la disponibilità di servizi in particolare per i disabili motori sono linguaggi: dicono apertamente se un paziente è accolto o recluso.
- Il linguaggio delle cure mediche. Le terapie sono percepite dal paziente come una forma di linguaggio, una sorta di comunicazione da parte dei caregiver: routine, novità, speranza e disperazione possono talvolta essere comunicate rinunciando, introducendo, proponendo, ritirando o esitando su un farmaco o un trattamento, senza bisogno di parole. Questo vale anche per la collaborazione dei loro caregiver con altri medici o infermieri, che il paziente percepisce. Un sereno comportamento interprofessionale è più rassicurante di tante parole. Anche la scelta di un linguaggio tecnico medico o di uno più colloquiale è un modo di comunicare: se un medico usa termini volutamente scientifici, gergali o freddi, o sta cercando di nascondere qualche verità, oppure non ha le idee chiare idee.
Il consenso informato
Lo studio riporta alcune riflessioni sul
consenso informato, evidenziando infine che tre punti devono farci
dubitare di questo processo:
- il medico che richiede il consenso è un estraneo al paziente
- il medico si limita ad illustrare i dati
- il testo scritto da firmare è ridondante e in gergo medico.
Occorre passare dal concetto di “consenso informato” che si limita al linguaggio verbale e scritto, alla “
condivisione di un percorso curativo” che si prende cura di tutta la storia del paziente, attraverso un medico che conosce, che sa comprendere la maggior parte delle lingue sopra descritte.
Le conclusioni dell’autore
L'
assistenza sanitaria attuale si basa sulla
comunicazione binaria: tu fai una domanda chiara e il paziente risponde con un'espressione chiara. Questo è ciò che ci si aspetta: un discorso sì/no, nero/bianco.
Questa non è comunicazione. Questa è robotica. Questo accade in tutto il corpo dell'attività medica.
Gli operatori sanitari di qualsiasi settore dovrebbero imparare che i loro
messaggi sono guidati da mezzi diversi dalla parola e dovrebbero comprendere la multilingua dei loro pazienti.
Altrimenti, sono possibili diagnosi errate e i pazienti subiscono una mancanza di cure.
La medicina dovrebbe svelare sofferenza e disagio, gestendo chi o cosa non si definisce con le parole. È tempo che un
sistema sanitario dia voce a chi non ha voce, e interpreti i desideri e le paure dei pazienti anche al di là delle loro semplici parole.
In conclusione, l’autore propone agli operatori sanitari un esercizio per contemplare quante delle sei lingue dei pazienti individuano durante un colloquio con un paziente e suggerisce che un vero dialogo è presente solo quando ne coglie la maggior parte.
Per saperne di più:
Per approfondire:



