Con il termine “
One Health” si indica genericamente una
visione e un tipo di
approccio di tipo olistico, che consiste nel considerare importante la
salute globale del pianeta al pari di quella dei singoli individui e pertanto si propone di affrontare le problematiche con collaborazioni interdisciplinari.
Anche il Governo italiano ha utilizzato il termine “One Health” nel
decreto n.36 di aprile 2022 (convertito con modifiche nella
legge 79/2022) con il quale ha istituito all’art. 27 il “
Sistema nazionale prevenzione salute dai rischi ambientali e climatici”.
All’
articolo 27 nei primi due comma si legge: «Allo scopo di migliorare e armonizzare le politiche e le strategie messe in atto dal Servizio sanitario nazionale per la prevenzione, il controllo e la cura delle malattie acute e croniche, trasmissibili e non trasmissibili, associate a rischi ambientali e climatici e delle zoonosi (termine aggiunto nella conversione del decreto legge), è istituito il Sistema nazionale prevenzione salute dai rischi ambientali e climatici, di seguito "SNPS"».
«L'SNPS, mediante l'applicazione dell'approccio integrato "
one health" nella sua evoluzione "
planetary health" e tramite l'adeguata interazione con il Sistema nazionale a rete per la protezione dell’ambiente, di cui alla legge 28 giugno 2016, n. 132, di seguito "SNPA", concorre al perseguimento degli obiettivi di prevenzione primaria correlati in particolare alla promozione della salute, alla prevenzione e al controllo dei rischi sanitari associati direttamente e indirettamente a determinanti ambientali e climatici, anche derivanti da cambiamenti socio-economici, valorizzando le esigenze di tutela delle comunità e delle persone vulnerabili o in situazioni di vulnerabilità, in coerenza con i principi di equità e prossimità».
Antibiotico-resistenza: entità del problema in Europa e impatto sulla salute
European Centre for Disease Prevention and Control (ECDC) nel novembre 2022 ha
evidenziato che più di
35.000 persone muoiono ogni anno a causa di
infezioni resistenti agli antimicrobici nell'Unione europea/Spazio economico europeo (EU/EEA), secondo le stime presentate in un
nuovo rapporto. Il numero stimato di decessi nel rapporto prende in esame gli anni 2016-2020 e mostra un aumento rispetto alle stime precedenti.
L'impatto sulla salute della
resistenza antimicrobica (AMR) è paragonabile a quello dell'influenza, della tubercolosi e dell'HIV/AIDS messi insieme.
Un
altro rapporto ECDC evidenzia che 29 paesi dell'EU/EEA hanno segnalato casi di
agenti patogeni con resistenza antimicrobica (AMR) alla rete europea di sorveglianza della resistenza antimicrobica (EARS-Net) per il 2021, sulla base di dati per isolati batterici invasivi (ovvero recuperati dal sangue o dal liquido cerebrospinale).
Ventotto paesi hanno segnalato casi per tutte le 8 specie batteriche sotto sorveglianza da EARS-Net (
Escherichia coli,
Klebsiella pneumoniae,
Pseudomonas aeruginosa,
Acinetobacter spp,
Streptococcus pneumoniae,
Staphylococcus aureus,
Enterococcus faecalis ed
Enterococcus faecium), mentre un paese (Grecia) ha segnalato dati per tutte le specie batteriche eccetto
S. pneumoniae.
I dati della situazione sono consultabili anche in sistema di sorveglianza
ATLAS.
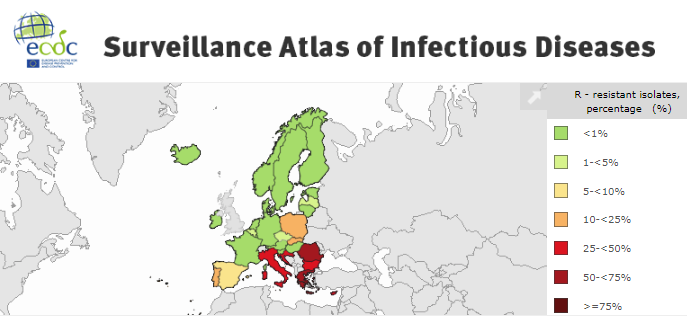
Un’
infografica sintetizza alcuni dei punti salienti emersi dai
vari rapporti di ECDC sul tema AMR.

Ambiente e antibiotico-resistenza: una relazione pericolosa
Il Rapporto di UNEP (UN Environment Program)
Bracing for Superbugs: Strengthening environmental action in the One Health response to antimicrobial resistance fornisce le evidenze di come
l'ambiente giochi un
ruolo chiave nello sviluppo, nella trasmissione e nella diffusione della
resistenza antimicrobica.
Il rapporto mira a demistificare e svelare i diversi, sebbene interconnessi, aspetti delle dimensioni ambientali nella resistenza antimicrobica, offrendo una panoramica completa delle scoperte scientifiche sull'argomento. Un
approccio sistemico concertato come "
One Health", che riconosce che la salute di persone, animali, piante e ambiente sono strettamente collegate e interdipendenti, è la strategia necessaria per affrontare il tema.
I punti chiave del Rapporto UNEP sull'azione ambientale nella risposta One Health alla resistenza antimicrobica
Cosa sono gli antimicrobici?
Gli
antimicrobici – antibiotici, antivirali, antimicotici e antiparassitari – sono farmaci ampiamente utilizzati per
prevenire e curare le infezioni nell'uomo, nell'acquacoltura, nel bestiame e nella produzione agricola.
Cos'è la resistenza antimicrobica (AMR)?
L'AMR si verifica quando microrganismi come batteri, virus, parassiti o funghi diventano
resistenti ai trattamenti antimicrobici a cui erano precedentemente sensibili. Uso crescente e uso improprio di antimicrobici e altri fattori di stress microbico (ad esempio la presenza di metalli pesanti e altri inquinanti) crea condizioni favorevoli allo sviluppo dei microrganismi resistenti.
Impatto della resistenza antimicrobica
- L'Organizzazione mondiale della sanità (OMS) elenca la resistenza antimicrobica tra le 10 principali minacce per la salute globale.
- Limitare l'insorgenza e la diffusione della resistenza antimicrobica è fondamentale per preservare la capacità di trattamento delle malattie, ridurre i rischi per la sicurezza alimentare e proteggere l'ambiente.
- Senza antimicrobici efficaci, la medicina moderna farebbe fatica a curare anche i casi di lievi infezioni in esseri umani, animali e piante.
- Nel 2019, si stima che 1,27 milioni di decessi siano stati attribuiti direttamente a infezioni resistenti ai farmaci a livello globale e 4,95 milioni di decessi in tutto il mondo sono stati associati alla resistenza antimicrobica batterica (compresi quelli direttamente riconducibili ad AMR). Le stime suggeriscono che entro il 2050 fino a 10 milioni di morti dirette in più potrebbero verificarsi ogni anno. Una cifra pari al tasso dei decessi globali per cancro nel 2020.
- Nel prossimo decennio, l'AMR potrebbe comportare un deficit del PIL di almeno 3,4 trilioni di dollari l'anno e spingere oltre 24 milioni di persone nella povertà estrema.
AMR e ambiente
- L'attenzione globale alla resistenza antimicrobica si è concentrata principalmente sui settori della salute umana e dell'agricoltura, ma è sempre più evidente che l'ambiente gioca un ruolo chiave nello sviluppo, trasmissione e diffusione della resistenza antimicrobica ed è una parte fondamentale della soluzione per contrastare la resistenza antimicrobica.
- È necessaria una visione multidimensionale per comprendere lo sviluppo, trasmissione e diffusione dell'AMR nell'ambiente.
- La resistenza antimicrobica è strettamente legata alla triplice crisi planetaria del cambiamento climatico, della perdita della biodiversità, dell’inquinamento e spreco, guidata dall'attività umana, dal consumo insostenibile e dai modelli di produzione.
- Aumento dell'uso e dell’uso improprio di antimicrobici e di altri fattori di stress microbico, come l'inquinamento, creano condizioni favorevoli affinché i microrganismi sviluppino resistenza sia nell'uomo che nell'ambiente.
- La prevenzione è al centro dell'azione e l'ambiente è una parte fondamentale della soluzione per affrontare l’antimicrobico-resistenza.
Cambiamenti climatici e resistenza antimicrobica
- La crisi climatica e la resistenza antimicrobica sono due delle minacce più grandi e complesse che il mondo stia affrontando. Entrambe si sono inasprite e possono essere mitigate dall'azione umana.
- Le temperature elevate possono essere associate a un aumento delle infezioni da resistenza antimicrobica e situazioni meteorologiche estreme possono contribuire all'emersione e alla diffusione della resistenza antimicrobica.
- L'impatto degli antimicrobici sulla biodiversità microbica può influenzare i cicli del carbonio e del metano, che sono direttamente coinvolti nella regolazione del clima terrestre.
Perdita di biodiversità e resistenza antimicrobica
- I cambiamenti nell'uso del suolo e i cambiamenti climatici hanno alterato la diversità microbica del suolo negli ultimi decenni e i microbi che abitano gli ambienti naturali sono fonti di scoperte farmaceutiche.
- Le discariche urbane di rifiuti solidi e le discariche a cielo aperto sono soggette all’interazione tra fauna selvatica e animali liberi che può contribuire alla diffusione della resistenza antimicrobica.
- Non ci sono attualmente prove che l'aumento della resistenza antimicrobica acceleri la perdita di biodiversità.
Inquinamento e antimicrobico-resistenza
- Le fonti di inquinamento biologico e chimico contribuiscono allo sviluppo, alla trasmissione,e diffusione di AMR.
- Tre catene del settore economico influenzano profondamente lo sviluppo e la diffusione di AMR:
- produzione di prodotti farmaceutici e altri prodotti chimici
- agricoltura e alimenti, compresa la produzione di animali terrestri, l'acquacoltura, le colture alimentari o quelle che forniscono mangimi, tessuti, piante ornamentali, biocarburanti e altre merci agricole
- assistenza sanitaria in ospedali, strutture mediche, strutture sanitarie comunitarie e nelle farmacie dove viene utilizzata una gamma di prodotti chimici e disinfettanti.
La governance a livello globale, da parte di governi nazionali, del settore privato e della società civile, riconosce sempre più le
dimensioni ambientali della resistenza antimicrobica.
A livello
internazionale, l'
Alleanza quadripartita (FAO, UNEP, OMS, WOAH) coordina l'azione attraverso:
il fondo
AMR Multi-Partner Trust Fund (2019), il
Global Leaders Group creato per sostenere l'azione politica sulla resistenza antimicrobica (2020), la
Call to Action on AMR (2021), la piattaforma di partnership
AMR Multi-Stakeholder Partnership Platform (2022) e la
UN General Assembly resolution (2022), impegnandosi a un incontro ad alto livello nel 2024.
Soluzioni
Tra i
messaggi chiave del Rapporto UNEP vengono poi evidenziate le possibili soluzioni.
Mentre l'importanza dell'ambiente nell'AMR rimane poco studiata, le
azioni richieste sono chiare:
- monitoraggio e sorveglianza ambientale, divulgazione e trasparenza, inclusi nelle filiere e nelle strutture di governance
- stabilire standard internazionali per i quali vi siano buoni indicatori microbiologici della resistenza antimicrobica nei campioni ambientali, che possono essere utilizzati per guidare le decisioni di riduzione del rischio e per creare incentivi efficaci a seguire tali indicazioni
- immediata azione collaborativa di tutte le parti interessate, in particolare dei ministeri dell'Ambiente, per prevenire e ridurre al minimo l'inquinamento ambientale così da affrontare la crisi della resistenza antimicrobica
- la risposta deve basarsi sull'approccio One Health, riconoscendo l'interdipendenza di salute umana, animale e vegetale e ambiente, a livello globale, regionale e locale di tutti i settori, stakeholder e istituzioni
I messaggi chiave evidenziano in dettaglio (ndr. che qui non riportiamo) le possibili
azioni suddivise in:
- settore farmaceutico
- alimenti e agricoltura
- assistenza sanitaria
- governance ambientale
- finanziamento, innovazione e capacità di sostenere l'azione ambientale
- necessità di dati futuri, informazioni condivise e conoscenza.
Quale ruolo hanno i cambiamenti climatici sulla resistenza antimicrobica?
Come evidenziato anche nel Rapporto UNEP, l'attuale
crisi climatica potrebbe
peggiorare la già grave questione della
resistenza antimicrobica.
Una recente
revisione della letteratura ci fornisce altri punti di riflessione sul tema.
Il
cambiamento climatico sta colpendo la
salute umana sia direttamente che indirettamente, con una prevista preoccupante impennata nel secolo in corso.
Gli
effetti diretti includono l'aumento delle temperature, il numero crescente di mortalità e morbilità legate al caldo e a sempre più frequenti tempeste ad alta intensità.
D'altra parte, si verificano
effetti indiretti che influenzano diverse condizioni ambientali, come la qualità e la quantità dell'acqua, la sicurezza alimentare e nutrizionale, il cambiamento degli ecosistemi e la distribuzione dei vettori. Questi mutamenti comportano un
aumento delle
malattie trasmesse
mediante l'acqua, un rischio più elevato di malattie trasmesse
da alimenti e vettori e il potenziale aumento degli esiti negativi sulla salute mentale.
Secondo l'OMS, il
cambiamento climatico è la più grande minaccia per la salute dell'umanità, con una previsione di 250.000 morti in più all'anno tra il 2030 e il 2050.
Molte malattie sono sensibili al clima e i cambiamenti sopra menzionati possono portare a un aumento della diffusione di molte malattie trasmesse da batteri e vettori nell'uomo, negli animali e nelle piante. Inoltre, l'elevata incidenza di malattie potrebbe aumentare ulteriormente l'
uso improprio di antimicrobici.
Per
ridurre il peso delle malattie infettive e della resistenza antimicrobica, quindi, è necessaria la contemporanea protezione dell'uomo, degli animali e dell'ambiente, in una prospettiva definita dal cosiddetto
approccio One Health.
A riprova di ciò, basti pensare al virus
SARS-CoV-2, che ha avuto origine dall'interazione tra uomo e animale: i pipistrelli, vulnerabili al riscaldamento globale, hanno probabilmente trasmesso il virus all'uomo attraverso i pangolini come fonti intermedie. La conseguente pandemia ha solo ulteriormente sottolineato la necessità di una gestione antimicrobica per prevenire la resistenza antimicrobica. In effetti, la pandemia ha peggiorato la resistenza antimicrobica, a causa dell'aumento dell'uso di antibiotici e delle infezioni secondarie resistenti ai farmaci in ospedale.
Poiché il
cambiamento climatico e la
antimicrobico-resistenza sono stati
esacerbati dalle attività umane, è necessario intraprendere azioni per contenere i loro danni. Tuttavia, è necessario comprendere che queste due questioni non sono distribuite in modo uniforme o equo: con impatti maggiori e più significativi sui paesi a reddito medio-basso, che non hanno ancora finanziato piani d'azione contro la resistenza antimicrobica. A parte il basso status socio-economico, gli individui con condizioni di salute preesistenti e con stretti legami con l'ambiente locale spesso subiscono un onere maggiore per la crisi climatica: infatti, l'impatto del clima sulla salute dipende anche dalla sensibilità e dalla capacità di adattamento degli individui, che, a loro volta, sono sostenute dai determinanti sociali della salute.
Sebbene il potenziale
collegamento tra AMR e crisi ambientale sia ora stabilito, le loro
complesse interazioni devono ancora essere chiarite. Le evidenze attuali sono ancora carenti e controverse, il che suggerisce la necessità di una sorveglianza ad hoc e di una ricerca multidisciplinare.
La
revisione qui presentata, ha delineato una panoramica delle attuali conoscenze su queste sfide globali e sul loro intreccio. Per fare ciò, è stata condotta una ricerca nei database PubMed e Web of science dall'inizio fino al 1 settembre 2022, utilizzando la seguente combinazione di termini: "Cambiamento climatico" E ("Resistenza antimicrobica" O "Resistenza agli antibiotici"). Dopo aver rimosso i duplicati, è stato considerato un totale di 346 articoli dai database della letteratura e sono stati identificati ulteriori studi dalle loro bibliografie di riferimento.
Per la selezione degli studi non sono stati applicati specifici criteri di inclusione/esclusione in termini di anno di pubblicazione, disegno dello studio, setting, target dello studio e/o aspetti specifici della relazione in esame. A causa dell'obiettivo generale di questa panoramica, sono stai inclusi gli studi che avevano discusso la potenziale relazione tra cambiamento climatico e resistenza antimicrobica.
La figura 1 evidenzia i
principali fattori coinvolti nella
relazione tra cambiamento climatico e resistenza antimicrobica.

Nella
revisione vengono dettagliatamente affrontati i
temi relativi a:
- la relazione tra cambiamento climatico e resistenza antimicrobica a livello umano, animale e ambientale
- strategie attuali e futura ricerca interdisciplinare sulla relazione tra resistenza antimicrobica e cambiamento climatico
- gli interventi economici e politici per contrastare la resistenza antimicrobica e il cambiamento climatico
- l'impatto della pandemia di COVID-19 sulla resistenza antimicrobica e sui cambiamenti climatici
La tabella 1 riporta una sintesi della relazione tra cambiamenti climatici e infezioni.

Nel complesso, gli studi inclusi nella revisione hanno nuovamente evidenziato la necessità di applicare un
approccio sistemico alla salute.
In primo luogo, la crisi del clima mette sempre più in contatto esseri umani e animali, portando a
focolai di malattie zoonotiche e trasmesse da vettori con potenziale pandemico.
Sebbene sia ben noto che l'uso di
antimicrobici nei settori umano, animale e ambientale sia uno dei principali
driver della resistenza antimicrobica, la pandemia di COVID-19 sta esacerbando lo scenario, influenzando l'uso di antibiotici, di dispositivi di protezione individuale e di biocidi.
Ciò si traduce anche in concentrazioni più elevate di
contaminanti (ad es. microplastiche)
nei corpi idrici naturali, che non possono essere completamente rimossi dagli impianti di trattamento delle acque reflue e che potrebbero sostenere la diffusione della resistenza antimicrobica.
Gli autori della revisione sottolineano la mancanza di studi sulla relazione diretta tra AMR e crisi climatica e spronano a ulteriori ricerche per indagare i molteplici aspetti coinvolti e gli effetti sulla salute umana.
Per saperne di più:
 |
Decreto legge 30 aprile 2022, n. 36. Ulteriori misure urgenti per l'attuazione del Piano nazionale di ripresa e resilienza (PNRR). (22G00049) (GU Serie Generale n.100 del 30-04-2022)
|
 |
Decreto legge convertito con modificazioni dalla L. 29 giugno 2022, n. 79 (in G.U. 29/06/2022, n. 150)
|
 |
ECDC. 35.000 annual deaths from antimicrobial resistance in the EU/EEA (News 17 november 2022)
|
 |
ECDC. Assessing the health burden of infections with antibiotic-resistant bacteria in the EU/EEA, 2016-2020 (17 november 2022)
|
 |
ECDC. Antimicrobial resistance in the EU/EEA (EARS-Net) - Annual epidemiological report for 2021 (17 november 2022)
|
 |
ECDC. Antibiotic resistance (publication, data, video…)
|
 |
ECDC. Antibiotic resistance: a growing threat to human health (Infographic, 17 november 2022)
|
 |
UNEP. Bracing for Superbugs: strengthening environmental action in the One Health response to antimicrobial resistance (2023)
|
 |
UNEP. Bracing for Superbugs: strengthening environmental action in the One Health response to antimicrobial resi stance. Key Messages
|
 |
How Antimicrobial Resistance Is Linked to Climate Change: An Overview of Two Intertwined Global Challenges.
Magnano San Lio R, Favara G, Maugeri A, Barchitta M, Agodi A. Int J Environ Res Public Health. 2023 Jan 17;20(3):1681. doi: 10.3390/ijerph20031681. PMID: 36767043. |
Per approfondire:





